Krūties vėžys yra dažniausias piktybinis navikas, diagnozuotas moterims. Sergamumas krūties vėžiu sistemingai didėja - Lenkijoje kasmet diagnozuojama apie 18 000 naujų atvejų. Nepaisant augančios ligos tendencijos, šios vėžio terapijos efektyvumas nuolat gerėja. Profilaktinių tyrimų dėka jis vis dažniau nustatomas ankstyvoje stadijoje - kai tikimybė visiškai pasveikti yra daug didesnė. Kokie yra krūties vėžio vystymosi rizikos veiksniai? Kurie simptomai turėtų kelti nerimą? Kaip vyksta diagnostika ir gydymas?
Krūties vėžys yra įprastas pavadinimas - gydytojai vartoja krūties vėžio arba pieno liaukos vėžio pavadinimus (lot. karcinoma mammae). Krūties vėžys yra piktybinis navikas, kilęs iš epitelio ląstelių, kurios iškloja skilčių ir pieno latakų vidų. Taip pat įmanoma sukelti kitų krūties audinių vėžį - taip susiformavę navikai vadinami sarkomomis. Tačiau tai yra kur kas retesnis reiškinys - vėžys sudaro net 99% šio organo piktybinių navikų. Žinant krūtų anatomiją, taip pat lengva suprasti, iš kur atsiranda dažniausios krūties vėžio formos:
- latakinis krūties vėžys (iš kanalų, išskiriančių sekretą)
- lobulinis krūties vėžys (iš ląstelių, kurios ją gamina)
Turinys
- Krūties vėžys - iš kur jis atsiranda? Krūtų struktūra
- Krūties vėžys - epidemiologiniai duomenys
- Krūties vėžio rizikos veiksniai
- Krūties vėžys - nerimą keliantys simptomai
- Krūties vėžio diagnozė: istorija, tyrimai
- Krūties vėžio tipai
- Krūties vėžys - gydymas
- Krūties vėžio prevencija
- Krūties vėžys ir vaisingumas, nėštumas, žindymas
- Vyrų krūties vėžys
Krūties vėžys - iš kur jis atsiranda? Krūtų struktūra
Norint suprasti, iš kur atsiranda įvairių rūšių krūties vėžys, svarbu suprasti, kaip šis organas formuojasi. Krūtis susideda iš liaukinio audinio, kuris yra atsakingas už pieno gamybą. Pieno liaukų audinys yra padalintas į keletą skilčių (vadinamųjų skilčių), kuriose prasideda sekreciją vedantys kanalai. Šie vamzdeliai eina link spenelio, pernešdami pieną iš liaukos ląstelių į spenelio viršų.
Pieno liaukos parenchimą supa papildomi audiniai: jungiamojo audinio kapsulė, raumenų juostos ir riebalinis audinys. Jo kiekis, palyginti su liaukinio audinio kiekiu, keičiasi atsižvelgiant į amžių, kūno svorį ir moters organizme vykstančius hormoninius pokyčius.
Jaunoms moterims dažniausiai dominuoja liaukinis audinys, tuo tarpu ją supančio riebalinio audinio kiekis didėja su amžiumi.
Krūties vėžys - epidemiologiniai duomenys
Statistika rodo nuolat didėjančią krūties vėžio atvejų tendenciją. Per pastaruosius 30 metų atvejų Lenkijoje padvigubėjo. Kita vertus, dėka prevencinių tyrimų, leidžiančių anksti diagnozuoti, ir nuolat tobulinamų terapijos metodų, išgyvenamumo statistika sistemingai gerėja.
Penkerių metų išgyvenamumas pacientų, kovojančių su krūties vėžiu, šiuo metu yra daugiau nei 80% (tai reiškia, kad net 80% pacientų, kuriems diagnozuotas šis vėžys, išgyvena dar mažiausiai 5 metus). Labai progresuojančios ir (arba) išplitusios ligos diagnozavimo dažnis taip pat žymiai mažėja.
Didžiausia rizika susirgti yra 50–69 metų moterų grupei. Tačiau vis dažniau krūties vėžys diagnozuojamas ir 20–49 metų amžiaus jaunesniems pacientams.
Mirčių nuo šio vėžio skaičius išlieka gana pastovus. Tai reiškia, kad vis daugiau žmonių diagnozuoja krūties vėžį.
Akistata su diagnoze pacientams nuolat kelia baimę, tačiau jos suvokimo būdas palaipsniui keičiasi. Krūties vėžys vis dažniau traktuojamas kaip lėtinė liga, tokia kaip astma, diabetas ar aukštas kraujospūdis, su kuria galima gyventi normaliai.
Krūties vėžio rizikos veiksniai
-
Lyties ir krūties vėžys
99% krūties vėžio atvejų yra moterys. Vis dėlto verta žinoti, kad vyrų krūtų liaukos, nors ir mažiau išsivysčiusios, retais atvejais taip pat gali tapti vėžio pradiniu tašku.
-
Amžius ir krūties vėžys
Krūties vėžio išsivystymo rizika didėja su amžiumi. Dažniausiai šia liga serga 50–69 metų moterys. Dėl nuolat ilgėjančios gyvenimo trukmės reikėtų tikėtis augančių neoplastinių ligų, įskaitant krūties vėžį, dažnio tendencijų.
-
Hormoniniai veiksniai ir krūties vėžys
Krūtinės audiniui didelę įtaką daro lytiniai hormonai estrogenai ir progesteronas. Yra daug įvairių veiksnių, kurie, paveikę endokrininę sistemą, gali padidinti krūties vėžio riziką.
Vienas iš jų yra vadinamasis užsitęsusi estrogeninė stimuliacija, t. y. ilgas estrogeno poveikis pieno liaukai. Tai siejama ir su ankstyva mėnesinių pradžia, ir su vėlyva menopauzės pradžia.
Kiti rizikos veiksniai yra pavėluotas pirmagimio gimdymas arba bevaikystė.
Žindymo poveikis krūties vėžio vystymuisi išlieka neaiškus - kai kurių tyrimų duomenimis, tai sukelia struktūrinius ir biocheminius krūties liaukų pokyčius, kurie sumažina vėžio riziką.
Geriamųjų kontraceptikų vartojimas ir pakaitinė hormonų terapija daro didelę įtaką lytinių hormonų intrakorporinei apykaitai - šios vaistų grupės taip pat padidina krūties vėžio tikimybę.
-
Genetiniai veiksniai ir krūties vėžys
Apie 5% krūties vėžio atvejų yra dėl genetinio polinkio. Šeiminis šios neoplazmos atsiradimas yra susijęs su BRCA1 ir BRCA2 genų mutacija. Tai taip pat padidina kiaušidžių vėžio išsivystymo riziką.
Vien tik mutacijos buvimas nereiškia, kad pacientui krūties vėžys išsivystys 100 proc. Manoma, kad rizika yra 50-80%, priklausomai nuo šaltinių.
BRCA1 ir 2 genų mutacijos sukeltas vėžys statistiškai dažniau pasitaiko jaunesnėms moterims ir yra agresyvesnio pobūdžio. Neoplastiniai protrūkiai vienu metu gali pasireikšti abiejose krūtų liaukose.
BRCA1 arba 2 mutacijų nustatymas yra indikacija, kaip imtis tinkamų prevencinių priemonių.
-
Dietiniai ir aplinkos veiksniai bei krūties vėžys
Nutukimas, mažas fizinis aktyvumas, dieta, kurioje yra daug gyvūninių riebalų, ir alkoholio vartojimas padidina krūties vėžio išsivystymo riziką.
Riebalinio audinio perteklius veikia organizmo hormonų pusiausvyrą, įskaitant estrogenų apykaitą, kuri yra tokia svarbi pieno liaukoms.
-
Pieno liaukų ir krūties vėžio pokyčiai
Kartais krūties vėžys gali išsivystyti dėl anksčiau egzistavusių gerybinių pokyčių. Netipinius proliferacinius pokyčius, kai aptinkamos ląstelės, kurios gali būti linkusios į piktybines ligas, reikia atidžiai stebėti ir kartais pašalinti.
-
Krūties ir krūties vėžio istorija
Pacientams, kurie anksčiau sirgo krūties vėžiu, yra žymiai didesnė rizika susirgti vėžiu kitoje krūtyje.
-
Jonizuojančiosios spinduliuotės poveikis ir krūties vėžys
Krūtinės spinduliavimas (pvz., Radioterapija) jauname amžiuje gali būti palankus vėžio formavimosi procesui.
Krūties vėžys - nerimą keliantys simptomai
Krūtų išorinės išvaizdos pokyčiai ar jose apčiuopiamas gumbas dažnai yra pirmoji priežastis kreiptis į gydytoją.
Dėl bet kokio krūties liaukos struktūros pasikeitimo, odos sustorėjimo ar raukšlėjimo, taip pat staiga pastebėto krūties asimetrijos reikia pasitarti su specialistu. Nerimą kelia ir spenelio pokyčiai - bet koks išskyros, spalvos pakitimas, niežėjimas ar jo tempimas į vidų.
Krūtų skausmas dažnai sukelia didelį pacientų nerimą. Šis simptomas nėra labai būdingas ir neturi būti susijęs su neoplastine priežastimi - jis gali atsirasti dėl hormoninių svyravimų, lydinčių įvairias menstruacijų ciklo fazes, esant gerybiniams pokyčiams (pvz., Cistoms) arba būti uždegiminis.
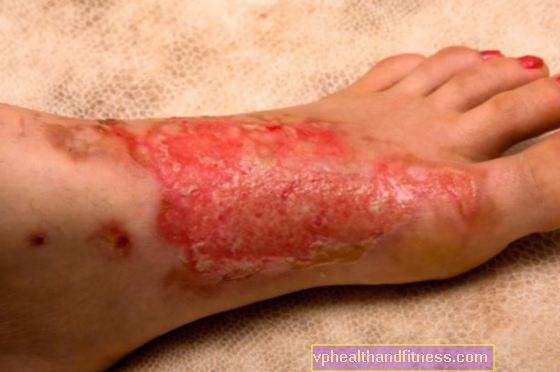
Tipiškas krūties vėžio simptomas yra vadinamasis apelsino žievelė (krūtinės oda savo spalva ir struktūra panaši į vaisiaus odą), kurią sukelia naviko įsiskverbimas į jungiamojo audinio pluoštus ir jo ištraukimas.
Apelsino žievelės simptomą gali lydėti vadinamasis uždegiminis krūties vėžys. Tai yra specifinė naviko pasireiškimo forma per uždegimo požymius:
- karščiavimas
- edema
- atšilimas
- skausmas
- paraudimas
Juos sukelia limfinių kraujagyslių užsikimšimas neoplastine infiltracija, vėliau sustabdžius limfos nutekėjimą iš pieno liaukos. Uždegiminis vėžys yra gana agresyvus ir ne visada būna kaip mazgelis, o tai savo ruožtu prisideda prie uždelstos diagnozės.
Krūties vėžio simptomai pažengusiuose etapuose gali apimti vietas, susijusias su metastazių susidarymu.
Paprastai pirmiausia pažeidžiami pažastiniai limfmazgiai, pasireiškiantys padidėjimu ir patinimu. Būna, kad masyvi šios mazgų grupės infiltracija trukdo limfos nutekėjimui iš gretimos viršutinės galūnės ir lemia jos patinimą. Vėlesnėse metastazėse gali būti mazgų, esančių supraclavicular duobėje.
Pažengusios, išplitusios vėžio formos simptomai nėra labai būdingi:
- lėtinis nuovargis
- svorio metimas
- švaistymas
Jie taip pat gali paveikti organus, kuriuose metastazės yra dažniausios:
- kepenys (gelta)
- plaučiai (kosulys)
- smegenys (neurologiniai sutrikimai)
- kaulai (kaulų skausmas)
Krūties vėžio diagnozė: istorija, tyrimai
Krūties vėžys diagnozuojamas keliais etapais - pradedant ligos istorijos rinkimu ir fiziniu ištyrimu, atliekant vizualinius tyrimus, baigiant išsamia histopatologine ir molekuline diagnostika.
-
Medicinos interviu
Pirmą kartą kalbėdami su gydytoju, jei įtariate krūties vėžį, turėtumėte tikėtis klausimų ir apie dabartinius negalavimus, ir apie galimas lėtines ligas. Menstruacijų, ankstesnių nėštumų ir hormoninių vaistų vartojimo istorija turėtų būti ypač tiksli. Gydytojas taip pat gali paklausti apie jūsų šeimos piktybinių navikų (įskaitant krūties vėžį) istoriją.
-
Medicininė apžiūra
Fizinė apžiūra turėtų apimti visus kūno organus, ypač atidžiai įvertinant pieno liaukas. Palpacijos tyrimas gali atskleisti galimo naviko piktybiškumo ypatybes, taip pat leidžia nustatyti jo vietą ir apytikslius matmenis. Atliekant liaukinio audinio vertinimą reikėtų atsižvelgti ir į vadinamąjį Spenso uodega, kuri yra kai kurių moterų fiziologiškai randama pieno liaukos dalis ir eina link pažasties. Gydantis gydytojas taip pat patikrins pažasties limfmazgių būklę, ar nėra galimų metastazių požymių.
-
Vaizdo tyrimai
Vaizdo testų vaidmuo yra vizualizuoti vidinę krūties struktūrą ir leisti iš anksto įvertinti nustatytų pokyčių pobūdį. Dažniausiai yra:
- mamografija - pieno liaukos vaizdavimas naudojant rentgeno spindulius. Tai yra pagrindinis vyresnių nei 40 metų moterų krūties vėžio patikros testas. Mamografija yra naudingiausia vaizduojant krūtis, pagamintas daugiausia iš riebalinio audinio (vyrauja liaukinis audinys). Dėl šios priežasties jis retai vartojamas jauniems pacientams. Mamografija leidžia vizualizuoti nerimą keliančius mazgelius - jų struktūroje yra mikrokalcifikacijos ir linkę įsiskverbti į aplinkinius audinius.
- USG, t. Y. Ultragarsinis tyrimas - jo ypatumas yra geras liaukinio audinio vaizdavimas. Jie dažniausiai naudojami jauniems pacientams. Tai taip pat saugu nėščioms moterims. Krūtų ultragarsas leidžia iš anksto įvertinti pažeidimų tankį (atskirti navikus nuo, pavyzdžiui, skysčių pripildytų cistų), jų ribas nuo aplinkinių audinių ir tikslius matmenis.
- Magnetinio rezonanso tomografija (MRT) yra aukščiausios kokybės vaizdo tyrimas ir jis naudojamas, kai kyla abejonių dėl pirmiau minėtų tyrimų aiškinimo. Magnetinio rezonanso tomografija taip pat kartais naudojama kaip profilaktinis tyrimas moterims iš didelės rizikos grupių (pvz., Su BRCA1 ir 2 mutacijomis).
-
Patomorfologinis tyrimas
Audinių sekcijų ar naviko ląstelių peržiūra mikroskopu yra labai svarbi diagnozuojant krūties vėžį. Tyrimo medžiaga dažniausiai gaunama atliekant šiurkščią ar smulkių adatų aspiracinę biopsiją, t. Y. Specialia adata surenkant įtartino audinio fragmentą (dažniausiai kontroliuojant mamografiją ar ultragarsą).
Patomorfologinis įvertinimas leidžia nustatyti pažeidimo piktybiškumą, jo ląstelių struktūros pobūdį ir pažangos laipsnį. Mikroskopinis medžiagų, gautų atliekant chirurgines procedūras, tyrimas leidžia nustatyti naviko mastą, limfmazgių įsitraukimą ir chirurginių paraštžių palaikymą (ar auglys buvo visiškai pašalintas).
Patomorfologinės diagnostikos pažanga dabar leidžia naudoti papildomus tyrimus (vadinamąją imunohistochemiją), kurie padės nustatyti individualias vėžinių ląstelių savybes ir rasti jų „silpnąsias vietas“ - pavyzdžiui, yra hormonus surišančių molekulių.
Tokia išsami krūties vėžio ląstelių struktūros analizė leidžia iš anksto numatyti jos jautrumą įvairioms terapijos rūšims. Dėl tokių efektyvumo prognozių galima įgyvendinti individualiai pritaikytas gydymo schemas.
-
Papildomi tyrimai
Įtariant išplitusį krūties vėžį, norint nustatyti metastazę, gali prireikti papildomų tyrimų. Dažniausios tolimų metastazavusių pažeidimų vietos yra kepenys, plaučiai, kaulai ir smegenys.
Jei įtariamas išplitęs neoplastinis procesas, nurodoma:
- krūtinės ląstos rentgenograma
- pilvo ertmės ultragarsas
- kartais taip pat kompiuterinė smegenų ir kaulų scintigrafijos tomografija
Papildomas tyrimas, leidžiantis lokalizuoti metastazes, yra pozitronų emisijos tomografija (PET).
Kaip ir kitų navikų atveju, krūties vėžys gali pasireikšti padidėjusiu vadinamųjų naviko žymenys. Dažniausiai naudojami žymekliai yra Ca 15-3 ir CEA.
Jų reikšmė diagnozuojant krūties vėžį yra ribota: jie gali įtarti šią neoplazmą, tačiau nėra jai būdingi. Jų koncentracija gali būti padidėjusi ir sergant kitomis ligomis.
Padidėjusi Ca 15-3 koncentracija taip pat nustatoma reprodukcinio organo navikuose ar kepenų ligose.Savo ruožtu CEA padidėjimas dažniausiai lydi kolorektalinį vėžį, tačiau taip pat gali egzistuoti kartu su kitomis ligomis (ne tik vėžiu).
Naviko žymekliai dažniau naudojami stebint gydymo eigą: jei jų koncentracija mažėja kartu su terapijos eiga, tai gali būti vienas iš naudojamo gydymo efektyvumo signalų.
Markerio koncentracijos nustatymas taip pat gali būti naudingas nustatant naviko pasikartojimą.
Krūties vėžio tipai
Krūties vėžį galima klasifikuoti pagal įvairius kriterijus: atsižvelgiant į stadiją, mikroskopinę struktūrą ir galimą piktybinį naviką. Paprastai išsamus kiekvieno paciento diagnozės aprašymas apima kelių klasifikavimo sistemų priskyrimą. Svarbiausi iš jų yra:
-
histologinis vertinimas
Mikroskopinis tyrimas leidžia atsakyti į šiuos klausimus:
- Iš kokių ląstelių atsiranda krūties vėžys?
Dažniausias kancerogenezės pradinis taškas yra epitelio ląstelės, kurios iškloja sekreto vamzdelius. Šios ląstelės yra vadinamojo šaltinis latakinis vėžys. Rečiau krūties vėžys išsivysto liaukos skilties ląstelėse, kurios gamina pieną. Šis tipas vadinamas lobuliniu vėžiu. Kiti, retesni potipiai yra (priklausomai nuo naviko ląstelių tipo), t. mucinozinė karcinoma, vamzdinė karcinoma ir medulinė karcinoma.
- Ar naviko ląstelės įsiskverbia į aplinkinius audinius?
Histopatologinis tyrimas leidžia iš pradžių įvertinti pažangos stadiją. Tyrimo rezultatas - 2 pagrindiniai diagnozių tipai:
- karcinoma in situ (neinvazinės - neoplastinės ląstelės yra piktybinės, tačiau jos yra griežtai atskirtos nuo aplinkos ir neįsiskverbia į netoliese esančius audinius). Pašalinus vėžį in situ, atsiranda labai didelė tikimybė visiškai pasveikti.
- invazinis vėžys - vėžio ląstelės turi galimybę išplisti į netoliese esančius audinius.
- Kokios piktybinės vėžinių ląstelių savybės?
Žiūrint mikroskopu, krūties vėžio ląstelės gali atrodyti kaip jas supančios sveikos ląstelės. Tada mes juos vadiname labai įvairiais. Gerai diferencijuotos ląstelės siejamos su geresne prognoze, palyginti su tomis, kurių struktūra labai skiriasi nuo įprastų. Sutrinka neoplastinių ląstelių didelio piktybiškumo ypatybės, chaotiška struktūra, nekontroliuojamas dauginimasis, tinkamos mikroskopinės struktūros praradimas.
Ląstelių piktybinio naviko skalė vadinama klasifikavimu ir apima tris etapus:
- GI (labai subrendusios ląstelės - mažiausiai piktybinės)
- GII
- GIII (mažiausiai subrendusios ląstelės - labiausiai piktybinės)
-
hormonų receptorių ir molekulinio potipio įvertinimas
Labai naudinga priemonė prognozuojant ir pasirinkus terapiją yra patikrinti, ar naviko ląstelės reaguoja į hormoninius signalus dėka specialių receptorių, esančių ląstelės membranoje.
Dažniausiai ieškoma estrogenų, progesterono ir vadinamųjų receptorių HER2 receptoriai. Šių receptorių buvimas yra geras pradinis taškas taikant tikslinę terapiją.
Jei vėžinėse ląstelėse yra, pavyzdžiui, estrogeno receptoriai, yra didelė tikimybė, kad bus gerai reaguota į gydymą vadinamuoju antiestrogenai.
Žinių apie hormonų receptorių buvimą derinimas su papildomais, specializuotais mikroskopiniais tyrimais leido nustatyti krūties vėžio molekulinę klasifikaciją. Šis suskirstymas apima potipius su skirtinga prognoze ir laukiamu atsaku į gydymą. Priklauso jiems:
- Aliuminio A potipis: Estrogenų receptoriai paprastai yra žemos kokybės ląstelės
- Liuminio B potipis: estrogeno receptoriai dažnai būna, aukštesnio laipsnio ląstelės
- Bazinis potipis: paprastai trūksta visų trijų receptorių tipų (estrogeno, progesterono, HER2) - todėl šis potipis dar vadinamas „trigubu neigiamu“. Jo ypatybės lemia ribotą kai kurių terapijų pritaikomumą ir sukelia blogesnę prognozę.
- HER2 teigiamas potipis: padidėjęs HER2 receptorių aktyvumas yra susijęs su didesniu naviko agresyvumu, kita vertus, tai leidžia tikslinį gydymą nuo šio receptoriaus (Trastuzumabo).
TNM klasifikacija
Tarptautinėje TNM klasifikacijoje atsižvelgiama į 3 pagrindinius naviko bruožus:
- T (navikas) - naviko dydis
- N (mazgai) - netoliese esančių limfmazgių įsitraukimas
- M (metastazės) - tolimų metastazių susidarymas
Klinikinės pažangos laipsnis lemia įvairių terapijos rūšių prognozę ir pritaikomumą (plačiau žemiau).
Krūties vėžys - gydymas
Pasirinkus krūties vėžio gydymo metodą, reikia konsultuotis su specialistų komanda - chirurgais, onkologais, radioterapeutais, atsižvelgiant į paciento perspektyvą, taip pat nuodugniai išanalizuoti visus tyrimų rezultatus.
Svarbu suvokti, kad krūties vėžys nėra viena liga - yra daug potipių, kurie skiriasi agresyvumu ir reakcija į kiekvieno tipo gydymą. Ligos sunkumas visada yra pagrindinis veiksnys pasirenkant gydymo schemą.
Chirurginis krūties vėžio gydymas
Chirurgija yra pagrindinis krūties vėžio gydymas. Kuo anksčiau aptinkamas navikas, tuo didesnė tikimybė visiškai ir sėkmingai atlikti chirurginį gydymą. Chirurgija gali apimti skirtingus audinių diapazonus:
- lumpektomija, t. y. paties naviko pašalinimas - tokio tipo operacija taikoma mažiems navikams
- kvadrantektomija, t. y. naviko pašalinimas kartu su vienu iš keturių krūties kvadrantų
Abu minėti gydymo būdai priklauso vadinamiesiems taupymo operacijos. Pažangesnio krūties vėžio atveju taikoma radikali operacija - mastektomija. Tai procedūra, skirta pašalinti visą krūtį.
Be krūties liaukos operacijos, gali tekti pašalinti pažeistus limfmazgius. Norėdami sužinoti, ar vėžinės ląstelės pasklido jose, vadinamosios sargybos mazgas. Tai yra artimiausias limfmazgis, per kurį limfos iš naviko srities pirmiausia teka.
Jei kontrolinio mazge randama vėžinių ląstelių, tai reiškia, kad galėjo būti ir tolimesni pažasties limfmazgiai. Tokiu atveju būtina juos pašalinti (vadinamoji limfadenektomija).
Kai sargybinis mazgas yra „švarus“, be vėžio ląstelių, nebereikia pašalinti likusių limfmazgių.
Radioterapija gydant krūties vėžį
Apšvitinimas gali būti chirurginę procedūrą papildantis gydymas - tai leidžia visiškai sunaikinti naviko liekanas. Dėl papildomo radioterapijos naudojimo galima atlikti konservavimo operacijas.
Kartais apšvitinimas taip pat naudojamas prieš operaciją - siekiant iš pradžių sumažinti naviko dydį. Įvairių terapijos rūšių derinys vadinamas kombinuota terapija.
Vietinės radioterapijos komplikacijos gali būti:
- odos paraudimas
- niežtintis bėrimas
- vietinis patinimas ir skausmas
Chemoterapija gydant krūties vėžį
Chemoterapijos tikslas yra sustabdyti ląstelių dalijimąsi, kai jos nesidaugina. Kaip ir radioterapija, ji gali būti naudojama tiek prieš, tiek po operacijos.
Chemoterapija kartais yra pagrindinis gydymo būdas išplitusio krūties vėžio atvejais, kai operacija neįmanoma.
Deja, chemoterapinių medžiagų poveikis nėra selektyvus, be vėžio ląstelių naikinimo, jie taip pat daro didelę įtaką sveikoms, tinkamai padalijančioms kūno ląstelėms. Tačiau šiandien yra vis daugiau vaistų, kurie padės sumažinti nuolatinį šalutinį chemoterapijos poveikį.
Taip pat nuolat dirbame prie naujų chemoterapijos režimų.
Vienas iš pastarųjų metų pasiekimų yra vadinamojo vystymas metronominė chemoterapija. Pagrindinė jo prielaida yra mažų vaistų dozių vartojimas trumpais intervalais (priešingai nei tradicinė chemoterapija, kai kas kelias savaites buvo skiriamos didelės chemoterapinių medžiagų dozės).
Dėl to terapija yra saugesnė, sukelia mažiau šalutinių poveikių, išlaikant jos veiksmingumą.
Hormonų terapija sergant krūties vėžiu
Hormonų receptorių buvimas ant vėžinių ląstelių paviršiaus leidžia įgyvendinti hormonų terapiją. Jei vėžys turi estrogeno receptorių, naudojami vaistai, blokuojantys šiuos receptorius (pvz., Tamoksifenas) arba slopinantys estrogenų sintezę (vadinamieji aromatazės inhibitoriai, pvz., Anastrozolas).
Kitas hormonų terapijos variantas yra kiaušidžių lytinių hormonų gamybos slopinimas. Dažniausias šio tipo gydymo šalutinis poveikis yra kraujo krešėjimo padidėjimas ir kaulų mineralinio tankio sumažėjimas (osteoporozė).
Tikslinė terapija
Dėl kaltės suprantant vėžio biologiją atsirado naujų vaistų, skirtų konkretiems tikslams. Vienas iš pavyzdžių yra Trastuzumabas - vaistas, veikiantis HER-2 receptorius. Daugelis šios grupės vaistų šiuo metu yra klinikiniai tyrimai. Didelis šios rūšies terapijos trūkumas yra labai didelė jo kaina.
Adjuvantinė ir neoadjuvantinė terapija
Dėl krūties vėžio gydomi pacientai gali susidurti su pagalbinio ir neoadjuvantinio gydymo sąvokomis. Tai yra terapijos, papildančios operatyvinį gydymą, pavadinimai.
Adjuvantinis gydymas taikomas po chirurginio gydymo - jo tikslas yra pašalinti tas naviko ląsteles, kurios nebuvo iškirptos operacijos metu.
Kita vertus, prieš procedūrą taikomas neoadjuvantinis gydymas - tai leidžia iš pradžių sutraukti auglį ir sulėtinti jo augimą.
Kiekvienu atveju gydymo režimas parenkamas atskirai - pagalbinio ir neoadjuvantinio gydymo vaidmenį gali atlikti tiek chemoterapija, tiek radijo, tiek hormonų terapija, taip pat šių metodų deriniai.
Paliatyvus gydymas
Paliatyvus gydymas atliekamas, kai liga negali būti visiškai išgydyta. Pagrindinis jo tikslas yra išplėsti ir pagerinti paciento gyvenimo kokybę. Taikomas gydymas, tiesiogiai veikiantis naviką (visi aukščiau paminėti metodai) ir palengvinantys ligos simptomus. Svarbiausios terapinės kryptys:
- nuskausminamasis gydymas
- mitybos gydymas
- psichoterapija
- simptomų, susijusių su metastazavusiais židiniais, sumažėjimas
Krūties vėžio prevencija
Krūties vėžio, kaip ir kitų ligų, atveju yra du prevencijos etapai: pirminis ir antrinis. Pirminė profilaktika siekiama užkirsti kelią ligos atsiradimui. Antrinės profilaktikos tikslas - nustatyti naviką ankstyvoje stadijoje ir operatyviai pradėti gydymą.
Pirminė krūties vėžio profilaktika
Krūties vėžio atveju pirminė profilaktika yra mažiau svarbi nei antrinė - nes nėra 100% garantijos išvengti ligos. Tačiau tikrai verta susipažinti su krūties vėžio rizikos veiksniais ir sumažinti tuos, kuriems mes darome įtaką. Tai daugiausia sveikos gyvensenos elementai:
- subalansuota mityba
- fizinė veikla
- alkoholio vartojimo mažinimas
- palaikant sveiką kūno svorį
Taip pat verta žinoti apie padidėjusią riziką, kurią sukelia hormoniniai veiksniai, pavyzdžiui, vėlyva motinystė ar estrogenų turinčių vaistų vartojimas.
Antrinė krūties vėžio profilaktika
Antrinė profilaktika šiuo metu yra svarbiausias veiklos metodas, skirtas pagerinti krūties vėžiu sergančių pacientų išgydymo greitį ir prognozes. Ligos nustatymas ankstyvoje stadijoje yra veiksnys, suteikiantis didžiausią šansą visiškai efektyviai išgydyti.
Krūties vėžys gali ilgai išlikti latentinis ir gali nesukelti jokių simptomų. Dėl šios priežasties yra šio vėžio patikros programų, taip pat informacinių kampanijų, skirtų informuoti apie pagrindinį jų vaidmenį. Dažniausi antrinės prevencijos metodai yra šie:
- atrankos testai
Lenkijoje vykdoma krūties vėžio prevencijos programa, skirta 50–69 metų moterims. Vykdydami programą, pacientai gali atlikti mamografinę atranką kas 2 metus. Kai kuriais atvejais (pvz., Krūties vėžio šeimos anamnezėje) pacientai gali būti siunčiami apžiūrėti kiekvienais metais.
Atlikti mamografijos tyrimą nerekomenduojama jaunesnėms moterims, nebent yra specialių indikacijų. Šalies statistikos apie krūties vėžio gydymo veiksmingumą gerinimo sąlyga yra dalyvavimas atrankos testuose, kuriuose dalyvauja daugiausia pakviestų pacientų.
Lenkijoje informuotumas apie moterų prevenciją ir pranešimus apie jas nuolat auga. Tačiau jie vis dar yra žymiai mažesni nei Vakarų Europoje.
- krūties savianalizė
Krūtų savikontrolės veiksmingumas mažinant mirtingumą nuo krūties vėžio nebuvo moksliškai įrodytas. Nepaisant to, dauguma gydytojų ragina pacientus reguliariai vertinti krūtų išvaizdą ir ieškoti galimų pokyčių jų srityje: gumbų, odos raukšlių ar spenelių išskyrų.
Bandymas turėtų būti atliktas pirmajame ciklo etape. Savianalizė padeda geriau suvokti įprastą krūties liaukų išvaizdą ir konsistenciją. Dėl to galima greičiau pastebėti bet kokius pokyčius. Reguliariai krūtis apžiūrintys pacientai taip pat geriau žino onkologiją ir labiau nori atlikti atrankinius tyrimus.
- profilaktika didelės rizikos grupėse
Pacientams, turintiems didelę riziką susirgti krūties vėžiu, taikomos specialios profilaktinės rekomendacijos. Patvirtinimas, kad mutacijos yra BRCA1 arba BRCA2 genuose, ar krūties vėžio buvimas šeimoje yra pagrindas anksčiau įgyvendinti ir dažniau tikrinti.
Profilaktiniai mamografijos / ultragarsiniai tyrimai (atsižvelgiant į krūties struktūrą) turėtų būti atliekami kiekvienais metais, pradedant nuo 25 metų amžiaus. BRCA mutacijos nešėjams rekomenduojama atlikti papildomą magnetinio rezonanso vaizdą.
Kai kurie pacientai, turintys šią mutaciją, nusprendžia atlikti profilaktinę mastektomiją, t. Y. Pašalinti krūtis. Tai metodas, kuris žymiai sumažina vėžio riziką, tačiau yra susijęs ir su didele psichologine našta pacientams.
Kitas didelės rizikos moterims skirtas profilaktikos tipas yra prevencinis estrogenų blokatorių (pvz., Tamoksifeno) vartojimas. Sprendimas įvesti tokią terapiją visada priimamas individualiai, nes šių vaistų vartojimas yra susijęs su rimtų šalutinių reiškinių (pavyzdžiui, tromboembolinių reiškinių) rizika.
Krūties vėžys ir vaisingumas, nėštumas, žindymas
Didėjantis krūties vėžio dažnis tarp jaunų moterų ir vėlyvos motinystės kelia gydytojams ir pacientams sunkumų, susijusių su nėštumo planavimu ir valdymu, susidūrus su vėžiu.
Pacientams, planuojantiems pastoti po gydymo nuo krūties vėžio, patariama palaukti mažiausiai dvejus metus po gydymo nutraukimo. Tai laikotarpis, kai atkryčio rizika yra didžiausia.
Be to, labai svarbu atsižvelgti į galimą gydymo nuo vėžio poveikį jūsų vaisingumui. Chemoterapija turi didžiausią įtaką reprodukcinei funkcijai. Jo reikšmingas šalutinis poveikis gali būti laikinas ar nuolatinis nevaisingumas (ypač vyresnio amžiaus pacientams). Dėl šios priežasties kai kurios moterys prieš pradedant gydymą nusprendžia naudoti pagalbinio apvaisinimo metodus (in vitro) - kiaušinių ar embrionų šaldymą.
Nėščios moters krūties vėžį nustatyti gali būti sunkiau dėl šio laikotarpio fiziologinių skirtumų.Kai kurie simptomai gali būti klaidingi dėl nėštumo eigos, todėl jų nepaisoma.
Nėštumo ir vėžio sambūvio faktas nepablogina prognozės, nors ankstyvame amžiuje krūties vėžiui dažnai būdingas didesnis agresyvumas ir atsparumas terapijai.
Nėščios moters krūties vėžio diagnostika ir gydymas yra panašus į kitus atvejus, tačiau yra keletas svarbių skirtumų.
Pirma, išvengiama diagnostinių tyrimų, kuriuose naudojamas didelis radiacijos kiekis. Gydymas neapima radijo ar hormonų terapijos.
Chemoterapijos taikymas sustabdomas pirmąjį nėštumo trimestrą - tada susidaro vaisiaus vidaus organai ir didžiausia jų toksinio pažeidimo rizika. Daugumą chemoterapinių vaistų galima skirti antrąjį ir trečiąjį trimestrą.
Chirurginis naviko pašalinimas iš esmės gali būti atliekamas bet kuriame nėštumo etape. Jei reikia agresyvesnio gydymo, gali prireikti ankstesnio termino.
Žindymo galimybė priešvėžinio gydymo metu ir po jo priklauso nuo daugelio veiksnių. Jei po chemoterapijos jums taikoma chemoterapija, negalima maitinti krūtimi. Yra pavojus, kad vaistas pateks į maistą ir su tuo susijęs poveikis naujagimiui.
Žindymo pajėgumas po operacijos priklauso nuo jo masto.
Kita vertus, radioterapija gali būti siejama su pieno sekrecijos sutrikimais ir su radiacija susijusio krūties liaukos uždegimo rizika.
Vyrų krūties vėžys
Apie 1% visų krūties vėžio atvejų pasitaiko vyrams.
Daugelis šio vėžio atvejų vyrams yra susiję su genetiniu polinkiu - mutacijų buvimu BRCA genuose (daugiausia BRCA2).
Kiti rizikos veiksniai yra hormoniniai sutrikimai, visų pirma vyrų lytinių hormonų (daugiausia testosterono) kiekio sumažėjimas ir moteriškų hormonų (estrogenų) kiekio padidėjimas. Dažniausios tokių pokyčių priežastys yra kepenų ligos, hormoninių vaistų vartojimas ir nutukimas.
Kitas veiksnys, didinantis ligos išsivystymo riziką, yra lėtinis alkoholio vartojimas.
Krūties vėžys diagnozuojamas vyrams gali būti greitesnis, jei anksčiau pastebėsite gumbą (nedidelį krūtų tūrį).
Kita vertus, daugelis vyrų nežino, kad jų lytis neatmeta krūties vėžio galimybės.
Diagnozės ir gydymo eiga yra panaši į moterų taikomas schemas.
Vyrų krūties vėžiui gana dažnai būdingas estrogenų ir progesterono receptorių buvimas, todėl jis yra jautrus hormonų terapijai.
Skirtingų gydymo schemų veiksmingumo ir atsako į naujus tikslingus vaistus palyginimas dar nebuvo patvirtintas daugiacentriuose tyrimuose dėl gana reto šio vėžio pasireiškimo vyrams.
Bibliografija:
- „Krūties vėžio žinojimas ir dabartinės žinios“ M. Akram, M. Iqbal, M. Daniyal, A. U. Khan, „Biological Research 2017“, internetinė prieiga
- „Krūties vėžio klinikinė diagnostika ir gydymas“ E. McDonald, A. S. Clarkas J. Tchou, P. Zhangas, G.M. Freedmanas, „The Journal of Nuclear Medicine“, 2016 m. Vasario 1 d., Internete
- „Krūties vėžys nėštumo metu“ S. Durrani, S. Akbar, H. Heena, „Cureus 2018“, internetinė prieiga
- Nacionalinis vėžio registras, www.onkologia.org.pl

Skaitykite daugiau šio autoriaus straipsnių



















---przyczyny-objawy-leczenie-rokowania.jpg)